بیماری خود ایمنی خارش پوست یک مفهوم کلیدی است که طیف وسیعی از اختلالات پوستی مزمن را در بر میگیرد که منشأ آنها نقص در عملکرد سیستم ایمنی بدن است. سیستم ایمنی که وظیفهاش محافظت از بدن در برابر عوامل خارجی مانند باکتریها و ویروسها است، در این شرایط به اشتباه شروع به حمله به سلولها و بافتهای سالم پوست میکند و این حمله منجر به التهاب، قرمزی و در نهایت، خارش شدید پوست میشود. درک مکانیسم این بیماریها و شناخت دقیق علل خارش پوست ناشی از خودایمنی اولین قدم برای مدیریت و درمان مؤثر آنهاست. این مقاله جامع به بررسی رایجترین بیماریهای خود ایمنی پوستی همراه با خارش، علائم، مکانیسمها و راهکارهای مدیریت و درمان خارش پوست ناشی از خودایمنی میپردازد.
مکانیسم عملکرد سیستم ایمنی در ایجاد خارش پوست خودایمنی
برای درک اینکه چرا در بیماریهای خود ایمنی خارش پوست ایجاد میشود، لازم است بدانیم سیستم ایمنی چگونه علیه خود عمل میکند. به طور طبیعی، سیستم ایمنی بدن ما دارای “حافظه” و توانایی تشخیص “خودی” از “غیرخودی” است. در اختلالات خودایمنی، این تشخیص دچار اختلال میشود و سلولهای ایمنی (مانند لنفوسیتها و ماکروفاژها) به جای مبارزه با تهدید خارجی، پروتئینهای طبیعی و ساختارهای پوست را هدف قرار میدهند.

اختلال در تشخیص “خودی” و تولید سایتوکاینهای التهابی
این حمله اشتباه، یک زنجیره واکنشی التهابی را فعال میکند. سلولهای ایمنی موادی شیمیایی به نام سایتوکاینها را آزاد میکنند. این سایتوکاینها پیامرسانهایی هستند که به سلولهای پوست دستور میدهند ملتهب و پرخون شوند. این التهاب و پرخونی، همراه با آزاد شدن ترکیبات دیگری مانند هیستامین در لایههای سطحی پوست، به پایانههای عصبی پوست پیام میدهند و حس خارش (Pruritus) را ایجاد میکنند. در نتیجه، خارش شدید پوست علت خودایمنی، در واقع یک پیام عصبی است که از یک نبرد داخلی در زیر سطح پوست نشأت میگیرد. این پاسخ مزمن و پایدار سیستم ایمنی است که باعث میشود خارشهای مرتبط با این بیماریها، مقاوم و طولانیمدت باشند.
شایعترین بیماریهای خود ایمنی پوستی همراه با خارش
چندین بیماری خودایمنی وجود دارند که به طور خاص پوست را هدف قرار میدهند و خارش یکی از علائم اصلی و آزاردهنده آنهاست. شناخت دقیق این بیماریها برای تشخیص و درمان خارش پوست ناشی از خودایمنی حیاتی است.
الف) پسوریازیس:
پسوریازیس یک بیماری مزمن است که در آن چرخه زندگی سلولهای پوست به شدت سرعت میگیرد و باعث تجمع سریع سلولها در سطح پوست میشود. این تجمع به شکل پلاکهای ضخیم، نقرهای رنگ و اغلب خارشدار ظاهر میشود. خارش در پسوریازیس میتواند از خفیف تا شدید متغیر باشد و خاراندن پلاکها نه تنها تسکین نمیدهد، بلکه میتواند وضعیت پوست را بدتر کرده و پلاکهای جدیدی ایجاد کند (پدیده کوبنر). این بیماری نه تنها بر کیفیت زندگی تأثیر میگذارد، بلکه یک نمونه بارز از بیماری خود ایمنی خارش پوست است که نیاز به مدیریت بلندمدت دارد.
ب) درماتیت آتوپیک (اگزما):
اگرچه درماتیت آتوپیک (اگزما) به طور کامل به عنوان یک بیماری خودایمنی کلاسیک طبقهبندی نمیشود، اما در بسیاری از موارد مؤلفههای خودایمنی قوی و التهابی در آن دخیل هستند. این وضعیت با التهاب مزمن پوست و خارش شدید و مقاوم مشخص میشود. پوست دچار اگزما اغلب خشک، قرمز و پوستهپوسته است. خارش میتواند به قدری شدید باشد که خواب فرد را مختل کرده و منجر به عفونتهای ثانویه در اثر خاراندن مداوم شود. مدیریت این نوع خارش شدید پوست علت خودایمنی، نیازمند کنترل التهاب زیرین و ترمیم سد دفاعی آسیبدیده پوست است.
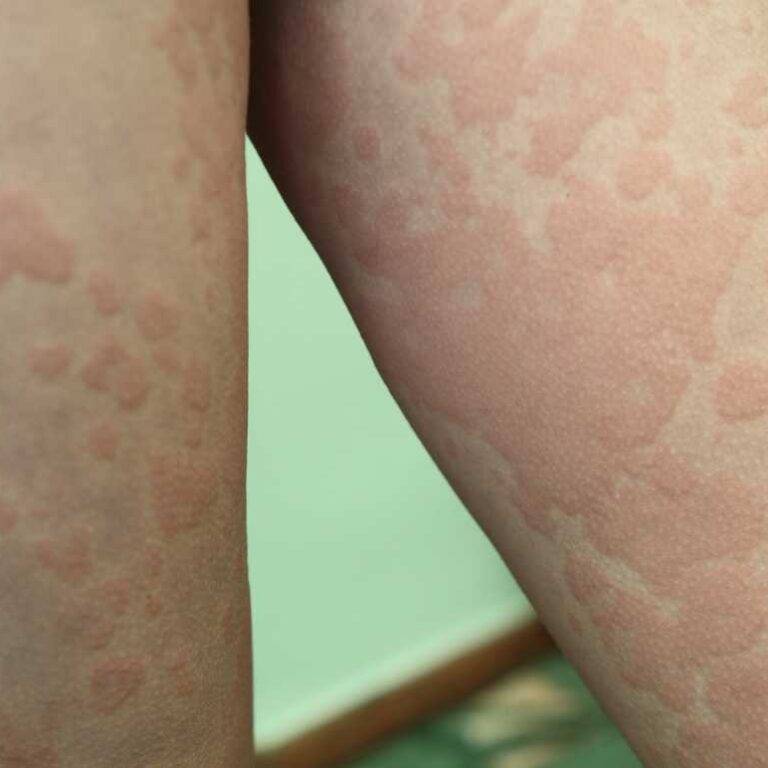
ج) کهیر مزمن خودایمنی:
کهیر مزمن (Chronic Urticaria) زمانی که بیش از شش هفته طول بکشد و علت خارجی مشخصی نداشته باشد، اغلب به عنوان کهیر مزمن خودایمنی شناخته میشود. در این حالت، بدن آنتیبادیهایی تولید میکند که به سلولهای ماست در پوست حمله کرده و باعث آزاد شدن مقادیر زیادی هیستامین و سایر واسطههای التهابی میشوند. این آزادسازی منجر به بروز بثورات برجسته، قرمز و بسیار خارشدار (دانههای کهیر) میشود که هر کدام کمتر از ۲۴ ساعت باقی میمانند، اما به طور مداوم عود میکنند. این وضعیت یک مثال کلاسیک از بیماری خود ایمنی خارش پوست است که به دلیل اختلال مستقیم در تنظیم سلولهای ایمنی پوست ایجاد میشود.
بیشتر بدانید: قارچ گانودرما برای لک صورت
تشخیص و مدیریت پزشکی:
مدیریت بیماریهای خود ایمنی پوستی همراه با خارش نیازمند تشخیص دقیق توسط متخصص پوست (درماتولوژیست) است. اگرچه بسیاری از افراد به دنبال درمان خارش پوست ناشی از خودایمنی در منزل هستند، اما درمانهای خانگی تنها نقش حمایتی دارند و نمیتوانند علت اصلی خودایمنی را کنترل کنند.
آزمایشهای تشخیصی و اهمیت بیوپسی پوست در تأیید بیماری
تشخیص معمولاً شامل معاینه فیزیکی دقیق و تاریخچه پزشکی کامل است. اما برای تأیید ماهیت خودایمنی و رد سایر علل خارش، ممکن است آزمایشهای خون خاصی برای بررسی اتوآنتیبادیها (مانند ANA) و نشانگرهای التهابی درخواست شود. در موارد پیچیده، بیوپسی پوست (نمونهبرداری کوچک از پوست) حیاتی است. در بیوپسی، نمونه پوست زیر میکروسکوپ بررسی میشود تا الگوی التهابی و حضور سلولهای ایمنی در لایههای مختلف پوست مشخص شود و ماهیت بیماری خود ایمنی خارش پوست تأیید گردد.
روشهای مدرن و موثر برای درمان خارش پوست ناشی از خودایمنی:
درمان خارش پوست ناشی از خودایمنی در درجه اول بر کنترل فعالیت سیستم ایمنی و کاهش التهاب تمرکز دارد. هدف اصلی، تسکین خارش، پاکسازی ضایعات پوستی و بهبود کیفیت زندگی بیمار است.
کنترل التهاب با داروهای موضعی و خوراکی:
- کورتیکواستروئیدهای موضعی: این داروها با کاهش سریع التهاب و سرکوب فعالیت ایمنی در ناحیه مورد نظر، به عنوان خط اول تسکین خارش شدید پوست علت خودایمنی مورد استفاده قرار میگیرند.
- آنتیهیستامینهای خوراکی: به ویژه برای کهیر مزمن، آنتیهیستامینهای نسل جدید میتوانند با مسدود کردن اثرات هیستامین آزادشده، خارش را به طور قابل توجهی کاهش دهند.
- داروهای تعدیلکننده ایمنی (مانانند متوترکسات): در مواردی که بیماری شدید و مقاوم باشد، داروهایی تجویز میشوند که فعالیت کلی سیستم ایمنی بدن را تعدیل و کنترل میکنند.
درمانهای پیشرفته:
در سالهای اخیر، درمانهای بیولوژیک (مانند مهارکنندههای TNF-آلفا یا مهارکنندههای اینترلوکین) انقلابی در درمان بیماری خود ایمنی خارش پوست، به ویژه پسوریازیس شدید، ایجاد کردهاند. این داروها پروتئینهای خاصی را در سیستم ایمنی که باعث التهاب میشوند هدف قرار میدهند و با دقتی بسیار بالاتر از داروهای قدیمی عمل میکنند. فتوتراپی (نوردرمانی) نیز با استفاده از اشعه ماوراء بنفش (UVA یا UVB) تحت نظارت، یک روش موثر برای سرکوب پاسخ ایمنی پوست و کاهش خارش است.
راهکارهای کمکی و درمان خارش پوست ناشی از خودایمنی در منزل:
اگرچه درمانهای دارویی ضروری هستند، اما مراقبتهای روزانه و روشهای حمایتی در منزل نقش مهمی در تسکین خارش شدید پوست علت خودایمنی و پیشگیری از شعلهور شدن آن دارند.

حفظ رطوبت پوست و اجتناب از عوامل تحریککننده:
- مرطوبکنندههای قوی و امولینتها: استفاده منظم و مداوم از کرمهای مرطوبکننده غلیظ (بلافاصله پس از حمام) به بازسازی سد دفاعی پوست کمک کرده و از خشکی که یکی از اصلیترین عوامل تحریککننده خارش است، جلوگیری میکند.
- حمامهای ولرم با افزودنیهای تسکیندهنده: حمامهای کوتاه مدت با آب ولرم (نه داغ) و استفاده از بلغور جو دوسر کلوئیدی (Colloidal Oatmeal) یا روغنهای حمام میتواند به تسکین خارش و التهاب پوست کمک کند.
- مدیریت استرس: استرس به عنوان یک عامل فعالکننده (Trigger) برای بسیاری از بیماریهای خودایمنی پوستی شناخته میشود. استفاده از تکنیکهای آرامشبخش مانند مدیتیشن و یوگا میتواند به کاهش شدت بیماری خود ایمنی خارش پوست کمک کند.
دکتر نابت تاجمیر ریاحی متخصص پوست، مو در تهران
